
網膜の病気

網膜の病気
加齢黄斑変性 AMD(age-related macular degeneration)とは、モノを見るときに重要なはたらきをする黄斑という組織が、加齢とともにダメージを受けて変化し、視力の低下を引き起こす病気のことです。私たちはモノを見るときに、目の中に入ってきた光を網膜という組織で刺激として受け取り、その信号を脳に送るために視神経に伝達します。その網膜の中心部分が黄斑です。
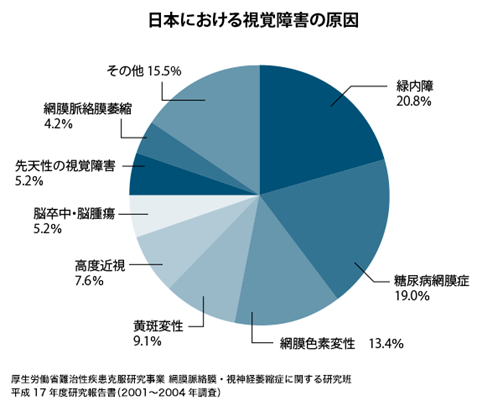
加齢黄斑変性は、加齢に伴い網膜黄斑部に異常をきたした疾患の総称で、「滲出型」と「萎縮型」があります。どちらも視力に強く影響する疾患で、黄斑変性症としては日本における視覚障害の原因の第4位です。
様々な疫学調査において1998年の調査では50歳以上のAMD有病率は0.9%(滲出型は0.6%)だったのに対し、2007年の調査では1.3%(滲出型は1.2%)に増加していました。
約10年間で2倍の増加を示しており、中でも進行の早い「滲出型」の増加が顕著と考えられます。
これは、日本国内では80人に1人の割合と考えられており、今後も増加傾向にあると考えられています。
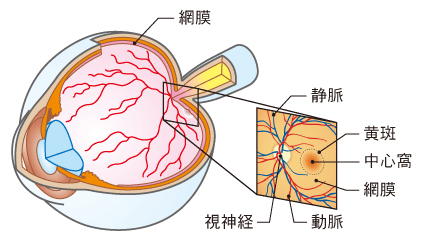

黄斑が変化すると、モノがゆがんで見える、視野の中心が暗くなる・欠ける、視力が低下するなどの症状が出ます。加齢黄斑変性は、糖尿病網膜症、緑内障とともに、失明を引き起こす病気として注意が必要です。
加齢黄斑変性には「萎縮型」、「滲出型(しんしゅつがた)」の2種類があり、それぞれ原因が違います。
「萎縮型」は、黄斑の組織が加齢とともに萎縮する現象です。症状はゆっくりと進行し、急激に視力が低下することはありません。
「滲出型」では、網膜のすぐ下に新しい血管(新生血管)ができて、この血管が黄斑にダメージを与えます。新生血管は正常の網膜にはない血管で非常にもろく、成分が漏れ出て溜まる、あるいは出血を起こしやすいという特徴があります。この血管から出た液体が黄斑の組織にダメージを与えて、視覚障害を引き起こすのです。
視力検査、眼底検査などの基本的な検査に加え、眼底組織の変性などを検出できる検査を併用し、診断を行います。
Canon社の最新OCT OCT-S1を導入しています。超広角のOCT撮影が可能であり、また、
変視症の自己診断、変視の評価に使用します。
眼底に照射した赤外線の反射波を解析し、網膜の断層を描出します。眼底を断面で観察でき、浮腫や新生血管の大きさ、形状などを把握することが可能性。造影剤を利用しないことから、腎・肝機能によらず使用できます。
光干渉断層計は、眼の奥にある網膜の構造を画像化する眼科機器ですが、従来の機器に比べ、広範囲かつ深部に至るまでの眼底三次元画像を取得することが可能です。
また、網膜の血流を評価するOCTアンギオグラフィー(OCTA)画像も従来機に比べ、広角に撮影することができ、造影剤を使用しなくても、広範囲の網膜血流を評価することができるようになっています。
この広角のOCTAを用いることにより、糖尿病網膜症や静脈閉塞症の病態評価を低侵襲かつ短時間で(20-30 秒程度)で行うことができます。従来の検査法では造影剤が必須でしたが、OCTAでは造影剤を用いないため、繰り返し検査を行うことができ、より早期に病状を把握できます。(低侵襲な検査ですので、受診毎に撮影することも可能です)
網膜の毛細血管の鮮明な造影画像が得られます。血管が詰まっている部分は暗く、血管の破綻や滲出液の漏出がある部分は明るく描写されます。これにより、網膜内の炎症反応や浮腫、病的血管新生の検出が行えます。
蛍光の透化性が高く、フルオレセインでは検出が困難な網膜下に存在する脈絡膜血管病変の検出も可能な検査です。
高山眼科ではHRAを導入し、前述のFAとIAを同時描出する機器を使用し患者さんの病気の状態を詳細に検査することが可能です。
治療には様々な方法が臨床的に実施されており、高山眼科でも加齢黄斑変性の様々な病態に対応しております。
現在、主流の治療法とされる抗VEGF薬療法と光線力学的療法(PDT:photodynamic therapy)について紹介します。
滲出型加齢黄斑変性の発生と進行に強く関与しているとされる、血管内皮細胞増殖因子(VEGF)の作用を阻害するVEGF阻害薬を硝子体内に注射することにより、眼内の炎症、網膜黄斑部の浮腫や血管新生を消退させ、視力の維持を目的とした治療法です。
この治療は、加齢黄斑変性症によって発生した新しい血管の進展を遅らせる、あるいは退縮させることが可能で、視力の維持または視力の改善が期待できます。近年では加齢黄斑変性の一種で日本人やアジア人で多いとされるPCV(ポリープ状脈絡膜血管症)に対して、PDTによる治療が効果を発揮すると考えられております。PDTはビスダイン(成分名:ベルテポルフィン)という新しい血管にのみ集積する特別な薬剤を注射して行います。
ビスダインが集積した箇所に特殊なレーザーを照射することで、網膜を傷つけることなく加齢黄斑変性の症状を引き起こす新しい血管を選択して治療します。
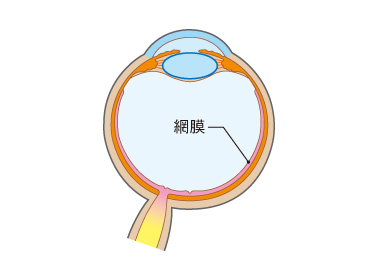
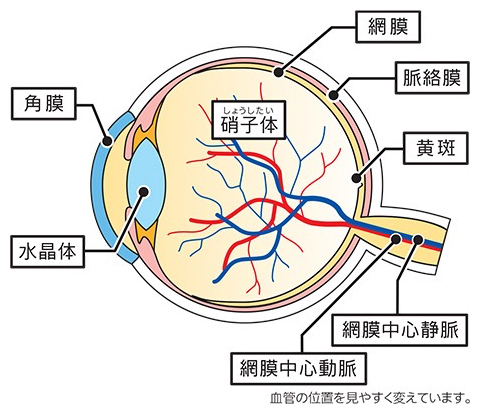
糖尿病網膜症とは、糖尿病が原因で目の中の網膜という組織が障害を受け、視力が低下する病気です。網膜とは、目の中に入ってきた光を刺激として受け取り、脳への視神経に伝達する組織で、カメラでいうとフィルムのはたらきをしています。
糖尿病網膜症は、糖尿病腎症、糖尿病神経症と並んで、糖尿病の三大合併症といわれます。定期的な検診と早期の治療を行えば病気の進行を抑えることができますが、実際には日本の中途失明原因の代表的な病気です。
糖尿病網膜症は糖尿病に付随してあらわれる病気です。
糖尿病にかかると、血液中の糖分を細胞がうまく吸収できなくなります。血液中の糖分が多い状態が続くと、やがて糖が血管に障害を与えるようになります。目の網膜にある血管は細いので特に障害を受けやすく、血管がつまったり、出血したりするようになります。
もともとある血管が障害を受けて機能しなくなってくると、栄養分などを届けられなくなるため、新しい血管(新生血管)が作られます。この血管はとてももろく、出血や成分の漏れをたびたび起こします。この状態が、視界がかすむ、視力の低下などの症状の原因になります。
さらに病気が進行すると、網膜剥離や緑内障といった病気を併発し、失明に至ることもあります。
糖尿病網膜症は、完全に治すことのできない病気です。治療は、症状の悪化を防ぐために行われます。
糖尿病自体の治療と同様、血糖(血液中の糖分量)をコントロールすることが重要です。
新生血管の発生を防ぐために、レーザーで眼底を焼く「レーザー光凝固術」が行われます。
併発した網膜剥離や緑内障の外科治療などが行われます。
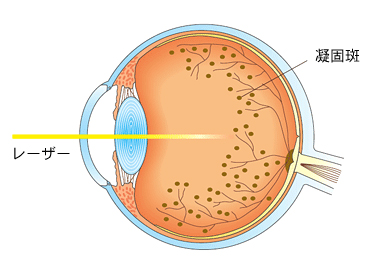
レーザー光凝固術は、網膜にレーザーを照射して、新生血管の発生を防ぐ方法です。また、出血や白斑も治療できます。この治療で視力が回復するわけではありませんが、網膜症の進行を阻止することが目的となります。
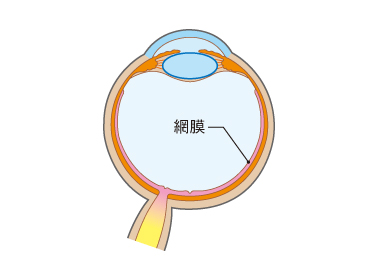
網膜剥離とは、眼球の内側にある網膜という膜が剥がれて、視力が低下する病気です。
網膜とは、目の中に入ってきた光を刺激として受け取り、脳への視神経に伝達する組織で、カメラでいうとフィルムのはたらきをしています。
網膜の剥がれは痛みを伴わないため気付きにくいのですが、前兆として飛蚊症があらわれることがあります。また、網膜の中心部である黄斑部分まで剥がれた場合、急激に視力が低下し、失明に至る恐れもあります。
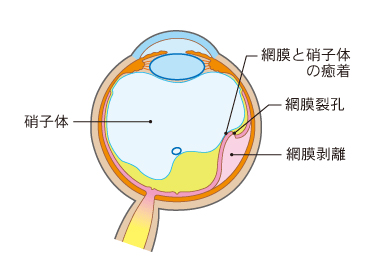
眼球の中は硝子体(しょうしたい)というゲル状の物質で満たされていますが、何かのきっかけでこの硝子体に網膜の一部が引きずられ、網膜に小さな裂け目ができてしまうことが原因です。
裂け目をそのまま放置しておくと、この小さな穴から網膜とその下の層との間にどんどん水分が入り込んでいき、最終的には網膜がペロリと剥がれてしまいます。
網膜にできた裂け目を塞ぐ処置には「レーザー光凝固法」があります。瞳孔から網膜の穴にレーザーを照射し、焼き付けます。この処置をすると、裂け目の周囲の網膜とその下の組織がくっつくため、網膜が剥がれにくくなります。
すでに網膜剥離が認められる場合には、剥がれた網膜を元の位置に固定する必要があります。そのための手術には、「硝子体手術」などがあり、網膜剥離の症状に応じて対応が異なります。
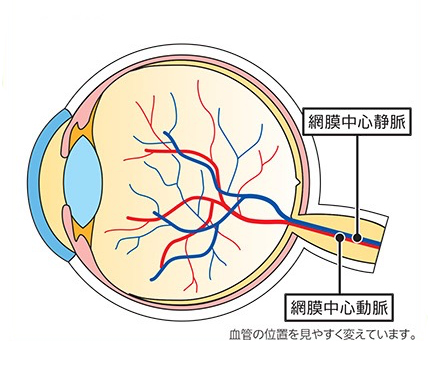
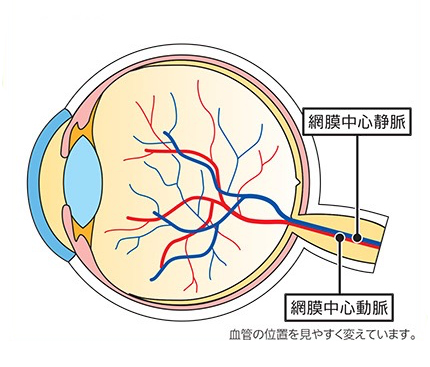
網膜静脈閉塞症は、網膜の静脈が詰まっている状態です。
網膜の静脈が詰まると静脈の圧力が上がり、網膜の血管が広がったり、蛇行したり、出血したりします。また、網膜に血液中の水分がたまったりして、むくみ(黄斑浮腫)を起こします。
網膜静脈閉塞症は、詰まった静脈の場所により、網膜中心静脈閉塞症、網膜静脈分枝閉塞症などに分類されます。
眼球の後方にある網膜中心静脈(根本)が詰まって発症
静脈が網膜内で枝分かれしている部分(枝の部分)が詰まって発症
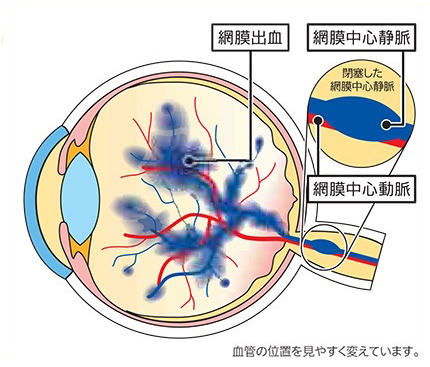
網膜中心静脈閉塞症は、網膜中心静脈という血管が、詰まっている状態です。
網膜中心静脈が詰まると静脈の圧力が上がり、網膜の血管が広がったり、蛇行したり、出血したりします。また、網膜に血液中の水分がたまったりして、むくみ(黄斑浮腫)を起こします。重症化する場合が多く、緑内障の発症を防ぐため、薬物やレーザー治療を強力に行う必要があります。
網膜静脈分枝閉塞症は、網膜の静脈(血管)が詰まっている状態です。主に網膜の動脈と静脈が交差している部分に血栓ができ、血管が詰まります。
網膜の静脈が詰まると静脈の圧力が上がり、網膜の血管が広がったり、蛇行したり、出血したりします。また、網膜に血液中の水分がたまったりして、むくみ(黄斑浮腫)を起こします。
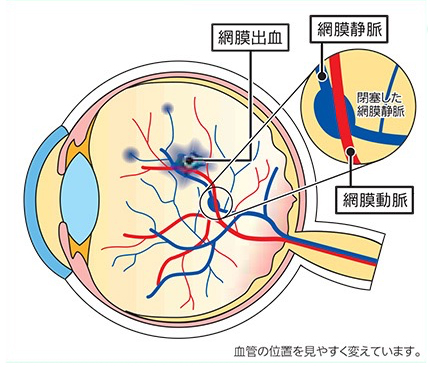
主な原因は下記の通りです。
本疾患の最も多い原因です。
高血圧は動脈硬化の原因の一つですが、高血圧がなくても動脈硬化が高度な場合は本疾患の原因となります。
硝子体出血や血管新生緑内障などの合併症を予防あるいは治療するために行うことがあります。黄斑のむくみの治療として行うこともあります。
黄斑のむくみの治療のために眼球内に薬剤を注射することがあります。注射する薬剤は、副腎皮質ホルモンや血管内皮細胞増殖因子(VEGF)というむくみや新生血管(本来の血管ではない新しく形成される異常な血管)を抑制する効果のある薬剤などです。
黄斑のむくみをとる目的で行う場合と硝子体出血などの合併症を治療する目的で行う場合があります。
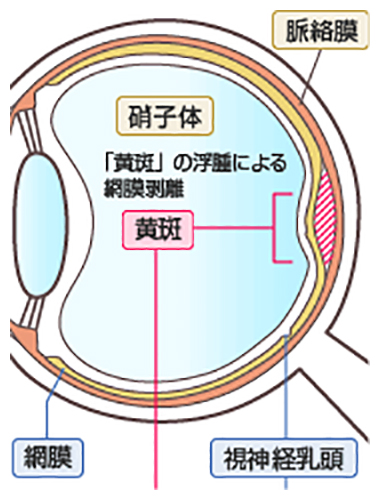
網膜の中心に、視力に深く関係している「黄斑」という部分があります。
中心性漿液性脈絡網膜症はこの「黄斑」に水がたまり、部分的な網膜剥離が引き起こされる病気です。
片方の目だけに起こることがほとんどですが、時期をずらしてもう片方の目に起こることもあります。
網膜の外側には、血管などが束になっている「脈絡膜」という組織があります。この組織は、網膜に酸素や栄養を補給しています。
中心性漿液性脈絡網膜症にかかると、色素上皮細胞が壊れて網膜側に漿液が漏れて黄斑の部分にたまり、腫れた状態になるのです。結果的に黄斑の部分の網膜が剥離して、視力に影響が出ることになります。
網膜剥離がおきるため、視力が低下することがあります。
黄斑部は網膜の中心にあるため、その機能が低下すると視野の中心が暗く感じられることがあります。
黄斑部が腫れることで、見ようとするものが歪んで見えることがあります。
見ようとするものが実際の色と違った色彩に見えることがあります。
実際よりも、ものが小さく見えることがあります。
眼底部が腫れることで網膜が前に押し出されるため、軽度の遠視になる場合があります。
漿液が漏れだしている部分にレーザーを照射し、凝固させることで回復を促す治療です。
回復が早く、再発が防止できる治療ですが、黄斑の中心部から漏洩している場合には照射できません。
網膜の循環を促すことで周辺の機能を回復させ、漿液の吸収を促進させます。また腫れを引かせるため、血管強化剤なども使用されます。
眼底部の細胞を活性化させて回復を促すために使用されます。
中心性漿液性脈絡網膜症は、3~6ヶ月の内服治療で自然治癒する場合があります。
網膜色素変性は、遺伝子のキズが原因で光を感じる組織である網膜が少しずつ障害を受ける病気です。眼底写真を撮ると、網膜に色素を伴った病変が認められます。人口約5000人に人の割合で患者さんがいるとされています。最初に自覚する症状は、「暗いところで見えにくい」、「星が見えない」などという夜盲(鳥目)が多いとされています。見える範囲が狭くなる視野狭窄や視力低下も代表的な症状です(下図)。個人差はありますが、一般に病気の進行は緩やかで急に見えなくなることは少ない病気です。急に見えにくくなった場合、眼の中で別の病気(合併症)が起こっている可能性がありますので、なるべく早く眼科を受診してください。
世界中で治療法の研究が行われていますが、現時点で有効な薬は残念ながらありません。しかしながら、病気の進行を遅らせることが期待される薬も報告されてきており、近い将来有効な薬が出てくるだろうと予想されています。また、近未来の新しい治療法として、再生医療や遺伝子治療などの研究も進んでおり、わが国でも臨床応用の準備が着々と進められています。一方、治療ではありませんが、「残っている視機能を十分に使って生活の質を上げる」取り組みとして、ロービジョンケアという方法があります。字を見えやすくするルーペや拡大読書器、まぶしさを和らげる遮光眼鏡を使用することがその代表的な方法です。
網膜色素変性は治療法がないので眼科に通院する必要はないと思われている方もいるかもしれません。確かに治療法はないのですが、眼科に定期的に通院した方がよい理由が二つあります。一つは、現在の見え方をご自身や家族が認識し、進行しているのかどうかを理解できる機会になります。障害者手帳を適切に申請できているかどうかも確かめることもできます。もう一つは、合併症を見つけるためです。網膜色素変性には、白内障や眼の中心(黄斑部)の病気が合併しやすいことがわかっています。これらの合併症は、治療することができるものもあります。従って、定期的な診察で合併症を早く見つけることは、予期せぬ視力低下を防ぐために重要です。年に1回から2回が目安です。
